Wolff-Parkinson-White Syndrome Symptomer, årsaker og behandling
den Wolff-Parkinson-White syndrom eller preexcitation syndrom er en abnormitet i det kardiovaskulære systemet som fører til utseendet av arytmier.
Det vises vanligvis i svært tidlige alder (under graviditet, babyer eller barn), men heldigvis har effektive rettsmidler som ablation.
Gjennom hele denne artikkelen vil vi rekapitulere en annen rekke behandlinger, samt definisjonen av sykdommen, symptomene, diagnosen eller årsakene og svare på om det er et arvelig syndrom eller ikke, en av de største bekymringene hos pasientene.
Kjennetegn ved Wolff-Parkinson-White-syndromet
Wolff-Parkinson-White syndrom skylder navnet til de tre legene som beskrev det for første gang i 1930. Dens dom var en elektrokardiografisk endring som dukket opp hos unge mennesker og førte til en paroksysmal takykardi..
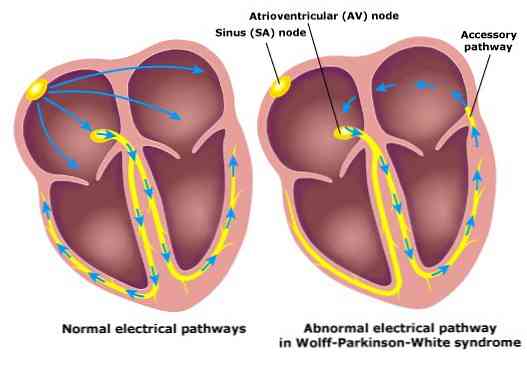
Den Wolff-Parkinson-White syndrom er karakterisert ved en abnormitet i det kardiovaskulære systemet. Spesielt har den en tilbehørsvei til en unormal elektrisk tilkobling som gjør at den elektriske impulsen fra atriumet kan passere til ventrikkelen, som ikke ville følge sin vanlige sti.
Denne tilbehørsbanen favoriserer utseendet av arytmier, som for eksempel paroksysmal takykardi. Disse takykardiene skyldes etablering av unormale elektriske kretser mellom det muntale ledningssystemet og tilbehørsveien, også kjent som reentry.
Wolff-Parkinson-White syndrom er et av hjertefrekvensproblemer som finnes hos babyer og barn.
Pasienter med dette syndromet har ofte en høyere risiko for plutselig død, så det er tilrådelig å utføre målinger gjennom elektrokardiogram og echocardiograms.
Hvis det er økt risiko for plutselig død eller når du vil eliminere arytmier, kan det utføres en elektrofysiologisk undersøkelse. Dette vil tillate oss å finne denne tilbehørsbanen og studere den for å eliminere den ved hjelp av radiofrekvensstrømmer (også kjent som ablation)..
Suksess med denne teknikken er mer enn bevist, siden ca 90% lykkes uten komplikasjoner. Antirrytmiske legemidler kan også brukes.
frekvens
Forekomsten av disse patologiene er 1-3 per 1000 individer, hvorav det antas at om lag 65% av ungdommene og 40% av de over 30 år er asymptomatiske, det vil si uten å oppleve noen form for symptom (Spansk samfunn av kardiologi, 2012).
Det har også blitt sett at det er en forekomst på 5,5 per 1000 berørt med Wolff-Parkinson-White-syndromet i en første graders relativ.
diagnose
De diagnostiske forholdene avhenger av alderen. I barndommen er det første år av livet vanligvis diagnostisert etter episoder av takykardi.
De fleste land, ifølge en studie i 2013 Europace mangler retningslinjer for forvaltningen av disse pasientene. Men i Spania har det spanske kardiologiske samfunnet vedlagt sin nettside en 2012 ekspertveiledning for behandling av asymptomatiske pasienter med denne patologien..
Etter å ha evaluert alle symptomene, hvis legen tror på muligheten for at pasienten lider denne síndtoma, viste han til en cardiólgo å passere et elektrokardiogram (EKG).
Et EKG er en test som registrerer hjertefrekvens og elektrisk aktivitet. Den er dannet av små elektroder som settes inn i armer, bryst og ben. Hvis vårt EKG registrerte et uvanlig mønster, ble diagnosen Wolff-Parkinson-White syndrom bekreftet.
symptomer
Selv om det er en medfødt lidelse, kan symptomene ikke vises før sen ungdom eller tidlig voksenliv.
Når det gjelder hjertefrekvens episoder, varierer disse i henhold til personens egenskaper. Mens noen bare lider av noen episoder, kan andre oppleve en eller to ganger per uke eller mer.
Supraventricular takykardi (SVT) er en unormalt rask hjertefrekvens på mer enn 100 slag per minutt.
En person som lider av dette syndromet kan ha følgende symptomer:
-Undertrykkelse eller smerte i brystet
-svimmelhet
-Følelse svak
-besvimelse
-Pusteproblemer (dyspné)
-hjertebank
-Redusert treningstoleranse
-angst
-I noen tilfeller kan du miste bevisstheten (synkope)
Et annet symptom som pasienten kan oppleve med WPW er atriell fladder, hvor atriumet slår i en meget rask takt; eller atrieflimmer, der det er rask uregelmessig sammentrekning av muskelveggen.
Atrieflimmer kan defineres på flere måter, avhengig av graden det påvirker deg på. Disse er:
-paroksysmal atrieflimmer: Vanligvis forsvinner på 48 timer uten å utføre noen form for behandling.
-Vedvarende atrieflimmer: Varigheten av hver episode er vanligvis 7 dager eller mindre hvis den er.
-Langvarig vedvarende atrieflimmer: Dette betyr at du har hatt permanent atrieflimmer i omtrent ett år eller mer.
-permanent atrieflimmering: Denne typen fibrillasjon vil være tilstede hele tiden.
Det er svært sjelden at ventrikkelflimmer er gitt i Wolff-Parkinson-White syndrom fordi det ville føre til hjertestans og plutselig død.
Ventrikulær fibrillering oppstår når hjertens elektriske aktivitet blir uordnet, noe som resulterer i mangel på koordinering av hjerterytmen og en funksjonsfeil i ventriklene.
Et normalt hjerte har en føringsbane eller også kjent som (bundle) som er hvor de elektriske impulser overføres fra de små hjertekamrene (atria) og store (ventrikler).
Men hvis man har Wolff-Parkinson-White syndrom, har individer en annen unormal ledningsbane, Kent-strålen, som er ansvarlig for å sende ytterligere elektriske impulser fra atriets muskler til ventriklene.
årsaker
Generelt er tilfellene av Wolff-Parkinson-White-syndrom produsert ved en enkel sjanse uten en forutgående åpenbar grunn.
Imidlertid kan det i noen tilfeller ha en genetisk opprinnelse, så de arves på en autosomal dominerende måte.
Selv om det forekommer i et svært lite tall, er en av de mest kjente årsakene som forårsaker Wolff-Parkinson-White syndrom, mutasjoner i PRKAG2-genet.
Dette genet kan være involvert i utvikling hjerte før fødsel, selv om rollen er fortsatt ukjent, å sette spørsmålstegn ved om deres mutasjoner som fører til utvikling av hjertefeil som Wolff.
Ifølge forskningsdata foreslås det at disse mutasjonene forandrer aktiviteten til AMP-aktivert proteinkinase i hjertet, men det er ikke helt klart om endringene som oppstår skyldes overaktivisering eller reduksjon i aktivitet.
Andre studier tyder på at disse endringene i proteinkinaseaktivitet er relatert til forandringen som kan forekomme i hjertejonskanaler.
Disse ion-kanalene er avgjørende for rytmen i hjertet, siden de er positivt ladede atomer i og utenfor cellen.
På den annen side mener flere forskere at det familiære WPW-syndromet skyldes en glykogenlagerforstyrrelse.
behandling
Valg av behandling avhenger både av pasientens egenskaper og alvorlighetsgraden av symptomene.
Disse prosedyrene og spesifikke terapeutiske inngrep kan variere avhengig av mange faktorer, for eksempel typen av arytmi, dens frekvens, alvorlighetsgrad av symptomer, risiko for hjertestans og generell helse og / eller andre elementer.
Ablationsteknikken er den eneste som i dag definitivt helbreder sykdommen, og dermed unngår å ta medisiner for livet.
Hvis pasienten har flere arytmier og er farlig, brukes kateterablation vanligvis som det første alternativet.
Denne prosedyren innebærer innsetting av et kateter i en arterie gjennom et lite snitt som er gjort nær lysken slik at det kan nå hjertet og ødelegge den delen som forårsaker takykardien. De har en suksess på mer enn 80%
Noen av stoffene som kan brukes til å kontrollere episoder av arytmier er: adenosin, prokainamid, sotalol, flecainidia, ibutilid og amiodaron. Andre medisiner som verapamil kan øke risikoen for ventrikulær fibrillasjon, så bruken av dette bør være spesielt indikert.
En annen teknikk ved ikke å kunne bruke tidligere behandlinger, ville være åpen hjerteoperasjon for å cauterize eller fryse tilgangsruten. Denne intervensjonen kan også gi en permanent kur for dette syndromet.
Det er tre teknikker som kan bidra til å stoppe en episode. Disse er:
-Den vagale manøvreringen: er en teknikk som kan bidra til å stimulere nerven som senker elektriske signaler.
-narkotika: En adenosininjeksjon kan blokkere unormale elektriske signaler.
-kardio: er en type elektrisk støtsterapi som rister hjertet til en normal hastighet. Disse kan utføres på sykehuset, som de forrige.
Teknikkene som kan hjelpe oss med å forhindre nye episoder, er følgende:
-endringer i livsstil: spise et sunt kosthold, og unngå hva som forårsaker oss episodene.
-medisinering: Medikamenter som amiodaron forhindrer episoder ved å redusere elektriske impulser i hjertet.
-kateterablation
prognose
I de fleste tilfeller kurerer ablationskirurgien denne lidelsen med en effektivitet av prosedyren som ligger mellom 85 og 95%.


